Índice
Breve Introducción
¿Te duele el cuerpo sin razón médica aparente? La respuesta puede estar en lo emocional. En este artículo te cuento cómo el cuerpo guarda lo que no podemos expresar.
A veces el cuerpo duele sin una causa aparente. Nos sentimos tensas, inflamadas, agotadas… y los estudios clínicos salen bien. Entonces, ¿de dónde viene ese malestar persistente? ¿Por qué sentimos un nudo en la garganta, un peso en el pecho, una rigidez que no cede? Tal vez la respuesta no esté solo en los tejidos o en la sangre, sino en una historia emocional que quedó sin resolver.
Esta posibilidad, que hace años era patrimonio exclusivo de las medicinas holísticas, hoy está siendo validada por la neurociencia, la epigenética y la medicina del trauma. Cuando una emoción no puede expresarse, se imprime en el cuerpo.
Las emociones no se evaporan: se registran
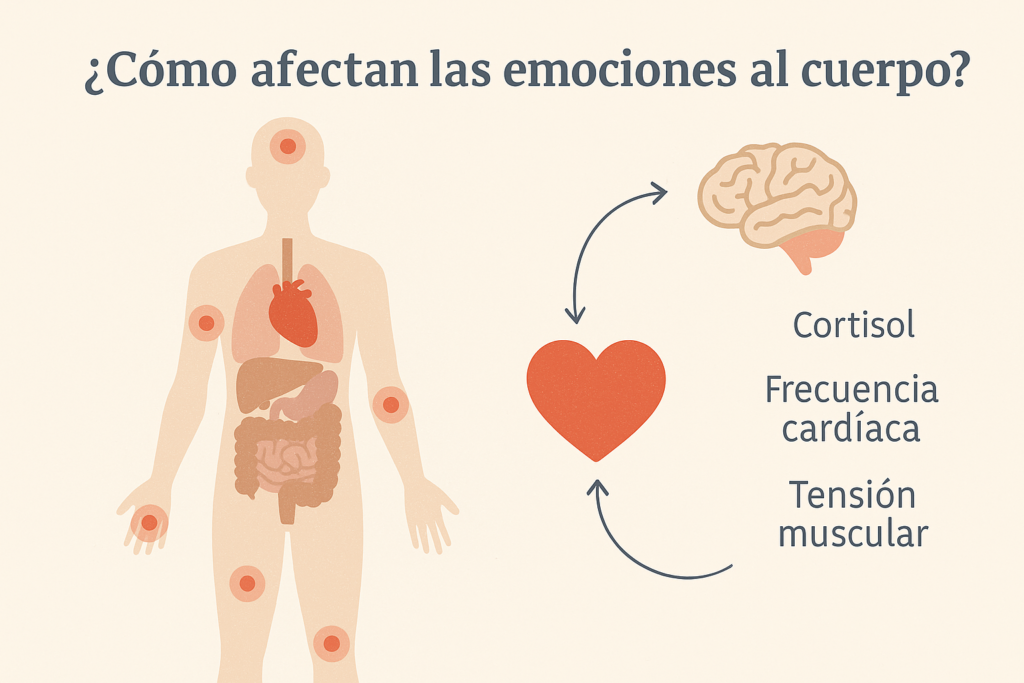
Cada vez que sentimos una emoción—tristeza, miedo, culpa, vergüenza—se produce un cambio biológico: se activan circuitos cerebrales, se libera cortisol, se modifica la frecuencia cardíaca y respiratoria. No hay emoción sin cuerpo.
Cuando esa emoción es muy intensa y no encuentra un cauce (porque no podemos hablarla, llorarla, compartirla o simplemente sentirla en seguridad), no desaparece. Se encapsula. El sistema nervioso la guarda como puede. Y lo hace para protegernos. Pero esa protección tiene un costo.
A lo largo del tiempo, la carga emocional no elaborada genera una sobreactivación del sistema de estrés, en especial del eje hipotálamo-hipófiso-adrenal. Como lo ha demostrado el neuroendocrinólogo Bruce McEwen, cuando este eje se mantiene activado de forma crónica, se debilita la inmunidad, se altera el metabolismo y se afecta el funcionamiento de casi todos los órganos.
Las historias que se repiten también se graban
Muchas veces, cuando no podemos resolver un conflicto emocional, nuestra mente vuelve a él una y otra vez. A veces conscientemente. A veces sin darnos cuenta. Pensamientos que se repiten, recuerdos que duelen, anticipaciones temerosas. Cada repetición refuerza el circuito neuronal de esa emoción no resuelta.
Esto se debe a un principio de la neurociencia llamado neuroplasticidad emocional negativa. Lo formuló Donald Hebb ya en 1949: “Las neuronas que se activan juntas, se conectan entre sí.” Es decir, si cada vez que pienso en una situación de abandono siento tristeza, ansiedad y rigidez corporal, esas conexiones se fortalecen. Se vuelven mi “modo automático”.
Así, la mente no necesita un nuevo evento traumático para sufrir: le basta con la memoria de lo no resuelto. Y el cuerpo responde igual que si el peligro estuviera ocurriendo ahora. Porque en el sistema nervioso, el tiempo no siempre es lineal.
El trauma no es lo que pasó, sino lo que quedó registrado
En este punto, es importante distinguir entre “evento” y “trauma”. No todo hecho doloroso se convierte en trauma. Lo que marca la diferencia es si tuvimos o no recursos para procesarlo: apoyo, comprensión, espacio seguro.
Cuando no los tuvimos, la experiencia queda “pendiente”. Y lo hace no solo en forma de recuerdo, sino también como memoria somática: una memoria implícita, no verbal, que se guarda en el sistema nervioso, en la musculatura, en la respiración, en la postura. A veces ni siquiera recordamos con claridad el evento, pero sí sentimos su huella cada vez que algo nos lo evoca.
Como bien lo explica el psiquiatra Bessel van der Kolk en su libro El cuerpo lleva la cuenta, el cuerpo reacciona al trauma como si aún estuviéramos en peligro. Y esa respuesta se vuelve enfermedad: trastornos digestivos, musculares, hormonales, autoinmunes.
Lo que sentimos también modifica nuestros genes
Uno de los descubrimientos más revolucionarios de la ciencia reciente es que las experiencias emocionales pueden modificar la expresión de nuestros genes. No cambian el ADN en sí, pero sí afectan su funcionamiento, a través de mecanismos epigenéticos como la metilación.
Esto significa que vivir en un estado de estrés emocional crónico puede dejar huellas moleculares en nuestro cuerpo, que persisten incluso cuando ya no hay un peligro real.
La investigadora Rachel Yehuda demostró en sus estudios con descendientes de sobrevivientes del Holocausto que ciertos genes reguladores del estrés, como FKBP5, presentaban modificaciones epigenéticas transmisibles. Es decir: el trauma no solo afecta a quien lo vivió, sino que puede transmitirse a la descendencia si no se repara.
También Michael Meaney, en la Universidad McGill, demostró que las crías de ratas que no recibían cuidados maternos suficientes presentaban cambios epigenéticos que afectaban su capacidad de modular el estrés durante toda la vida.
La conclusión es clara: nuestros vínculos y nuestras emociones no son solo experiencias subjetivas. Tienen una biología. Y pueden marcar nuestro destino celular.
Cuando el cuerpo no puede más, habla
Después de años de sostener lo insostenible, el cuerpo comienza a manifestarse. Y no siempre lo hace con claridad. A veces lo hace con cansancio sin causa, con contracturas, con ansiedad flotante, con insomnio, con hipersensibilidad. Otras veces, con síntomas más definidos: colon irritable, cefaleas, desregulación hormonal, problemas de piel, autoinmunidad.
La medicina convencional llama a esto “trastornos psicosomáticos”. Pero lo que llamamos “psicosomático” no es menos real. De hecho, muchas veces es más profundo. Porque es un mensaje.
La psiconeuroinmunología—campo que estudia la interacción entre la mente, el sistema nervioso y la inmunidad—ha demostrado que el estrés emocional sostenido debilita las defensas, aumenta la inflamación sistémica y altera el equilibrio hormonal.
El psicólogo George Slavich y el biólogo Steve Cole, en su trabajo sobre genómica social, mostraron que el aislamiento, la hostilidad o el rechazo social modifican la expresión de genes inflamatorios. Es decir: la calidad de nuestras relaciones y emociones puede activar o desactivar procesos de salud o enfermedad.
¿Y entonces, cómo se instala un conflicto emocional en el cuerpo?
Podemos visualizarlo como un proceso progresivo:
- Una emoción intensa (dolor, miedo, vergüenza) no puede ser expresada ni comprendida.
- El cuerpo entra en modo de defensa: se activa el eje del estrés.
- No hay descarga: la emoción queda congelada, como memoria implícita.
- La mente la repite, el cuerpo la revive. Se consolidan patrones neuronales.
- Se producen cambios epigenéticos que perpetúan la reactividad.
- El cuerpo habla: primero con señales sutiles, luego con síntomas.
Y así, lo emocional se hace físico. El conflicto se instala no como castigo, sino como señal. Como una verdad no dicha que pide ser escuchada.
Conclusión: cuando el síntoma es una historia no contada
Nuestro cuerpo no nos traiciona. No “somatiza” por debilidad. Todo lo contrario: hace lo mejor que puede con lo que tiene. Si no pudimos hablar, llora con dolor de cabeza. Si no pudimos soltar, se contrae. Si no pudimos descansar, no duerme.
La solución no siempre está en silenciar el síntoma. A veces está en comprender su lenguaje. Y eso implica preguntarnos: ¿qué de mí no fue escuchado? ¿Qué emoción me prohibí? ¿Qué vínculo me marcó?
La salud, entonces, no es solo un estado físico. Es un estado de integración. De poder mirar nuestras memorias, nuestras emociones y nuestras historias, no como enemigos, sino como partes de un cuerpo que siempre estuvo de nuestro lado.
Referencias
- McEwen, B. S. (1998). Protective and damaging effects of stress mediators. New England Journal of Medicine.
- Hebb, D. O. (1949). The Organization of Behavior: A Neuropsychological Theory.
- Van der Kolk, B. (2014). The Body Keeps the Score. Penguin.
- Porges, S. (2011). The Polyvagal Theory. W. W. Norton.
- Yehuda, R. et al. (2015). Holocaust Exposure Induced Intergenerational Effects on FKBP5 Methylation. Biological Psychiatry.
- Meaney, M. J. & Szyf, M. (2004). Maternal care and gene expression: DNA methylation and stress responses. Nature Neuroscience.
- Slavich, G. M., & Cole, S. W. (2013). The Emerging Field of Human Social Genomics. Clinical Psychological Science.
- Ader, R. (2001). Psychoneuroimmunology. Academic Press.
- Ogden, P., & Fisher, J. (2006). Sensorimotor Psychotherapy: Interventions for Trauma and Attachment.

Es muy útil este artículo para comprender un poco de los origenes de nuestrossí tomas, gracias ♡♡♡♡
Hola Maria! Que bueno que te resulte útil! Gracias a vos por ser parte de la comunidad de Florecer. Abrazo! 🙂
excelente!!!! no hay mas palabras para describirlo!!! excelente!
Hola Veronica! Muchas gracias por tu mensaje! Nos alegra muchísimo que lo hayas disfrutado y que te haya resultado valioso. Comentarios como el tuyo nos motivan a seguir compartiendo. Abrazo! 🙂
Excelente artículo! muchas gracias!!
Hola Lucia! Muchas gracias a vos por leernos y por tu comentario! Abrazo 🙂